ไขมันในตับ (ตับไขมัน): สาเหตุอาการและชนิด
ตับเป็นหนึ่งในอวัยวะที่สำคัญที่สุดของร่างกาย: มีหน้าที่ในการผลิตและกำจัดของเสียเพื่อป้องกันไม่ให้สะสมจากการมีส่วนร่วมในกระบวนการต่างๆเช่นการเผาผลาญอาหารหรือการทำงานของระบบภูมิคุ้มกัน เมื่อกิจกรรมของตับได้รับผลกระทบอย่างรุนแรงชีวิตของคนที่มีความเสี่ยงสูงมาก
ในบทความนี้เราจะพูดถึง สาเหตุอาการและชนิดของไขมันตับหรือไขมันตับ , หนึ่งในความผิดปกติที่พบมากที่สุดของอวัยวะนี้ซึ่ง predisposes เพื่อเริ่มมีอาการของโรคตับแข็ง (การรักษาทางพยาธิวิทยาของตับ) ถ้ามันไม่ได้รับการรักษาอย่างเพียงพอโดยการเปลี่ยนแปลงวิถีชีวิตโดยเฉพาะอย่างยิ่งการดื่มแอลกอฮอล์
- บางทีคุณอาจสนใจ: "20 หนังสือยาที่แนะนำสำหรับคนที่อยากรู้อยากเห็น"
โรคไขมันในตับคืออะไร?
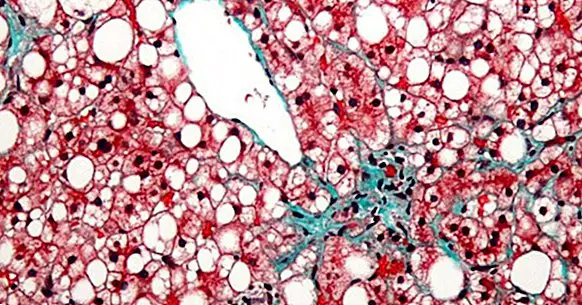
โรคตับเป็นโรคที่มักไม่มีอาการว่า ประกอบด้วยการสะสมของไขมันในเซลล์ของตับ ; ที่พบมากที่สุดคือไตรกลีเซอไรด์ซึ่งเกี่ยวข้องกับหลอดเลือดและภาวะน้ำตาลในเลือดสูง (hypercholesterolemia) ชื่อที่คนส่วนใหญ่ใช้เพื่อระบุความผิดปกตินี้คือ "ตับไขมัน"
เป็นโรคที่กลับได้เนื่องจากวิวัฒนาการของมันมักขึ้นอยู่กับการเปลี่ยนแปลงในนิสัยและวิถีชีวิตเช่นการยอมรับอาหารเพื่อสุขภาพหรือการหยุดชะงักของการบริโภคเครื่องดื่มแอลกอฮอล์ อย่างไรก็ตาม โรคตับแข็งอาจทำให้เกิดโรคตับแข็ง ถ้าไม่ได้รับการจัดการอย่างถูกต้อง
ความชุกของโรคนี้ขึ้นอยู่กับประเทศที่เราพูดถึง ในขณะที่บางคนก็ประมาณ 10% ในหลายประเทศที่ร่ำรวยตัวเลขนี้เกินกว่า 20% ของประชากร . ในกรณีใดโรคไตตับเป็นโรคที่พบได้บ่อยๆโดยเฉพาะในคนที่เป็นโรคอ้วน
สัญญาณและอาการของโรคนี้
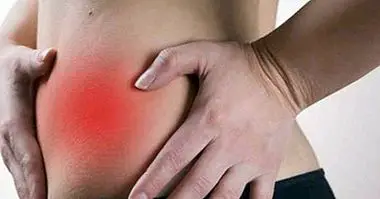
บ่อยครั้งที่ไตตับแสดงออกเป็นโรคที่ไม่ปรากฏอาการหรือมีอาการเฉพาะอย่างเช่นความเมื่อยล้าหรือไม่สบายในช่องท้อง นี่คือเหตุผลที่หลายคนไม่ทราบว่าพวกเขามีปัญหานี้หากไม่มีการตรวจร่างกายตรวจพบสัญญาณลักษณะ: เพิ่มขึ้นเล็กน้อยในขนาดของตับ
ส่วนใหญ่ อาการตับไขมันมีความเกี่ยวข้องกับการอักเสบของอวัยวะนี้ . เมื่อเกิดเหตุการณ์เช่นนี้อาการปกติเช่นอาการอ่อนเพลียความอ่อนแอความสับสนปวดท้องลดลง
ตับมีความสามารถในการซ่อมแซมตัวเอง กระบวนการนี้เกิดขึ้นจากการสร้างเซลล์ตับใหม่ซึ่งจะแทนที่เซลล์ที่ได้รับความเสียหาย อย่างไรก็ตามหากตับถูกบังคับให้มากเกินไปอาจทำให้เกิดรอยแผลเป็นเรื้อรังของเนื้อเยื่อ เมื่อ steatosis วิวัฒนาการไปถึงจุดนี้เรากำลังพูดถึงโรคตับแข็งในตับ
- บทความที่เกี่ยวข้อง: "ประเภทของไขมัน (ดีและไม่ดี) และหน้าที่ของพวกเขา"
สาเหตุของตับไขมัน
เมื่อไขมันสะสมในตับมากเกินไปการทำงานของอวัยวะนี้จะเปลี่ยนแปลงไป ซึ่งหมายความว่าร่างกายของเราไม่สามารถกำจัดสิ่งปฏิกูลที่มีอยู่ในร่างกายของเราได้อย่างเหมาะสมโดยเฉพาะจากสิ่งที่เรากินและดื่ม
การเสพติดแอลกอฮอล์และการพึ่งพาอาศัยกันเป็นสาเหตุที่พบได้บ่อยที่สุดของโรคไขมันในตับ เนื่องจากการบริโภคสารนี้มากเกินไปทำให้เกิดการบาดเจ็บที่ตับ เมื่อเป็นสาเหตุสำคัญในการเริ่มต้นของโรคที่ใช้ "แอลกอฮอล์ตับ steatosis" และ "แอลกอฮอล์ไขมันตับ" มีการใช้
บางส่วน ปัจจัยเสี่ยงที่เกี่ยวข้องมากที่สุด สำหรับลักษณะของตับไขมันเป็นโรคอ้วนอาหารที่อุดมไปด้วยน้ำตาลและไขมัน (ซึ่งอาจทำให้เกิดโรคเบาหวานชนิดที่ 2 และภาวะไขมันในเลือดสูง) และมีอายุมากขึ้น กรณีส่วนใหญ่เกิดขึ้นระหว่าง 40 ถึง 60 ปี การถ่ายทอดทางพันธุกรรมและการบริโภคแอสไพรินหรือสเตียรอยด์ยังสัมพันธ์กับความผิดปกตินี้
- "น้ำตาลและไขมันทำงานอย่างไรในสมองของเรา?"
ประเภทของไขมันในตับ
โดยทั่วไปแล้วกรณีของตับไขมันจะถูกจำแนกตามสาเหตุที่ทำให้เกิดการบริโภคแอลกอฮอล์มากหรือแตกต่างกัน อย่างไรก็ตามยังมีตัวแปรพิเศษที่มีมูลค่าการกล่าวขวัญ: steatosis ตับเฉียบพลันของการตั้งครรภ์
1. ตับไขมันไม่มีแอลกอฮอล์
โรคตับแข็งที่ไม่มีแอลกอฮอล์ มันมักจะเกี่ยวข้องกับความผิดปกติในการสลายไขมัน ; นี้ทำให้พวกเขาสะสมในตับเกณฑ์พื้นฐานที่ใช้ในการวินิจฉัยโรคตับไขมันชนิดนี้คืออย่างน้อย 10% ของเนื้อเยื่อของอวัยวะนี้ประกอบด้วยไขมัน
2. ตับไขมันที่มีแอลกอฮอล์
โรคพิษสุราเรื้อรังทำให้เซลล์ตับเสียหายและขัดขวางการทำงานของพวกเขา ซึ่งรวมถึงการสลายตัวของไขมัน หากมีการตรวจพบการแข็งตัวของตับในแอลกอฮอล์เมื่อการบริโภคเครื่องดื่มแอลกอฮอล์ยังคงมีอยู่อาจเป็นไปได้ว่าโรคนี้จะทำให้เกิดโรคตับแข็ง แทน หลังจากนั้นประมาณสองเดือนของการเลิกสูบบุหรี่ .
3. เฉียบพลันและเกี่ยวข้องกับการตั้งครรภ์
โรคตับชนิดนี้เป็นภาวะแทรกซ้อนที่หาได้ยากในสามภาคการตั้งครรภ์ อาการมีแนวโน้มที่จะหายไปหลังจากคลอดและรวมถึงความรู้สึกไม่สบายโดยทั่วไปปวดท้องส่วนบนคลื่นไส้อาเจียนและโรคดีซ่านซึ่งประกอบด้วยสีเหลืองของผิวหนังและเยื่อเมือก